A perda de força e de massa muscular após os 60 anos não é apenas uma consequência natural do envelhecimento. Em muitos casos, trata-se de uma condição clínica chamada sarcopenia após os 60, reconhecida como um problema de saúde pública por seu impacto direto na autonomia, no risco de quedas e na qualidade de vida.
Diferente da redução muscular leve associada à idade, a sarcopenia envolve alterações fisiológicas específicas que comprometem a funcionalidade e aumentam o risco de hospitalizações. Entender seus mecanismos, o diagnóstico e as estratégias de prevenção é essencial para envelhecer com segurança.

Introdução
Envelhecer é um processo natural. Mudanças na pele, no cabelo e na visão são comuns. Mas a perda muscular também é um desafio na terceira idade, afetando a força e os movimentos.
Essa perda pode começar antes da terceira idade. Fatores como menos atividade física, sono ruim ou inatividade prolongada podem influenciar. Com o avanço da idade, a perda muscular acelera e a recuperação após doenças torna-se mais difícil.
A perda de força torna tarefas simples mais difíceis. Caminhar, subir escadas ou levantar-se da cadeira sem apoio torna-se mais desafiador. Isso afeta a autonomia, pois pequenas limitações podem alterar o ritmo da vida.
O músculo responde a estímulos em qualquer idade. A perda muscular na terceira idade não é inevitável. Fatores como alimentação, exercícios e saúde influenciam. Compreender essas mudanças ajuda a lidar com a perda muscular com mais clareza.
| Mudança observada | Como costuma aparecer no cotidiano | Possível efeito na autonomia | Termo ligado ao tema |
|---|---|---|---|
| Diminuição de força | Mais esforço para levantar-se, carregar sacolas e abrir potes | Maior dependência de apoios e adaptação de tarefas | fraqueza muscular no envelhecimento |
| Queda de desempenho físico | Passos mais curtos, menor velocidade de marcha, pausas frequentes | Redução de mobilidade e de participação em atividades externas | perda muscular na terceira idade |
| Menor reserva muscular | Recuperação mais lenta após gripe, cirurgia ou período de repouso | Maior dificuldade para retomar a rotina anterior | perda de massa muscular na terceira idade |
| Menos estabilidade | Insegurança em escadas, calçadas irregulares e mudanças de direção | Aumento do risco de tropeços e quedas | fraqueza muscular no envelhecimento |
O que é sarcopenia após os 60?
A sarcopenia é uma condição caracterizada pela perda progressiva e generalizada de massa muscular, associada à redução da força e do desempenho físico. Diferentemente do enfraquecimento leve esperado com o envelhecimento, trata-se de uma alteração que compromete a funcionalidade e aumenta o risco de quedas, fraturas e perda de autonomia.
Atualmente, a sarcopenia é reconhecida internacionalmente como uma condição clínica relacionada ao envelhecimento, com critérios específicos para diagnóstico. Esse reconhecimento reforça que não se trata apenas de “fraqueza da idade”, mas de um problema de saúde que pode e deve ser avaliado.
A sarcopenia após os 60 costuma evoluir de forma silenciosa, sem dor nem sinais evidentes no início. Por isso, muitas vezes é confundida com cansaço ou com descondicionamento físico. Quando há redução persistente de força e dificuldade para realizar tarefas habituais, é importante buscar orientação profissional.
Como a sarcopenia é diagnosticada?
O diagnóstico da sarcopenia não é feito apenas com base na aparência física ou na sensação de fraqueza. Existem critérios clínicos específicos que avaliam três aspectos principais: força muscular, massa muscular e desempenho físico.
1️⃣ Avaliação da força muscular
A redução da força é geralmente o primeiro sinal detectável.
Um dos testes mais utilizados é o de preensão manual (handgrip), realizado com um dinamômetro. Valores inferiores ao esperado para idade e sexo podem indicar risco de sarcopenia.
Outro teste simples é o de levantar-se da cadeira repetidas vezes, que ajuda a avaliar a força dos membros inferiores.
2️⃣ Avaliação da massa muscular
A confirmação do diagnóstico envolve a medição da massa muscular por meio de exames como:
- Bioimpedância elétrica
- Densitometria corporal (DEXA)
- Avaliação de composição corporal
A redução significativa da massa magra, associada à perda de força, reforça o diagnóstico.
3️⃣ Avaliação do desempenho físico
O desempenho físico pode ser analisado por:
- Velocidade da marcha
- Testes de equilíbrio
- Tempo para levantar e caminhar curta distância
Quando há comprometimento desses três critérios, a condição pode ser classificada como sarcopenia provável, confirmada ou grave.
Em muitos casos, a triagem inicial pode incluir questionários simples, como o SARC-F, que ajudam a identificar o risco antes da confirmação por meio de exames.
Impacto na mobilidade e independência
A redução progressiva da força muscular costuma se manifestar inicialmente em tarefas repetidas do dia a dia. Caminhar mais devagar, subir escadas com pausas frequentes ou precisar usar os braços para se levantar da cadeira são sinais comuns de comprometimento funcional.
Com a evolução da sarcopenia, podem surgir instabilidade, tropeços e aumento do risco de quedas e de fraturas. Em fases mais avançadas, pode haver necessidade de dispositivos de apoio, como bengala ou andador, o que compromete a autonomia e a mobilidade.
Por que a sarcopenia após os 60 anos se intensifica ?
Alterações nas fibras musculares
Com o avanço da idade, ocorre redução do número e do tamanho das fibras musculares, especialmente das fibras do tipo II, responsáveis por movimentos rápidos e pela geração de força. Esse processo leva à atrofia muscular progressiva e à diminuição da capacidade de contração eficiente.
Além da perda estrutural, há alterações na qualidade do músculo, como infiltração de gordura e redução da ativação neuromuscular. Como resultado, a produção de força e a resistência diminuem, o que afeta a estabilidade e o desempenho funcional.
Essas mudanças explicam por que a sarcopenia não é apenas uma questão estética, mas uma condição que compromete a capacidade física de forma progressiva.
Alterações hormonais
Com o envelhecimento, ocorre uma redução gradual dos níveis de hormônios envolvidos na manutenção da massa muscular, como a testosterona, o hormônio do crescimento (GH) e o IGF-1. Esses hormônios estimulam a síntese proteica e a regeneração muscular.
Quando seus níveis diminuem, o músculo passa a ter menor capacidade de reconstrução após pequenos desgastes diários, o que favorece a perda progressiva de massa magra.
Resistência anabólica
Outro fator importante é a chamada resistência anabólica. Após os 60 anos, o músculo responde menos aos estímulos que normalmente promoveriam o crescimento ou a manutenção muscular, como a ingestão de proteína e o exercício físico.
Isso significa que a mesma quantidade de proteína que antes era suficiente pode deixar de estimular adequadamente a síntese muscular. Da mesma forma, períodos curtos de inatividade passam a ter um impacto mais intenso.
Inflamação crônica de baixo grau
O envelhecimento também está associado a um estado de inflamação leve e persistente no organismo, conhecido como inflamação crônica de baixo grau. Esse processo contribui para acelerar a degradação muscular e dificultar sua recuperação.
Combinados, esses fatores criam um ambiente biológico que favorece a perda muscular progressiva, especialmente quando não há estímulo adequado por meio de atividade física e nutrição apropriada.
Consequências da Sarcopenia após os 60 não tratada
A sarcopenia não afeta apenas a força muscular. Quando não identificada e tratada precocemente, pode comprometer, progressivamente, a mobilidade, a segurança e a independência.
Perda de mobilidade funcional
Atividades simples, como caminhar, subir escadas ou levantar da cadeira, tornam-se progressivamente mais difíceis. A redução da potência muscular afeta principalmente os membros inferiores, responsáveis pela estabilidade e pela locomoção.
Com o tempo, a marcha pode ficar mais lenta e instável, aumentando o risco de limitações físicas.
Aumento do risco de quedas e fraturas
A diminuição da força e da capacidade de reação compromete o equilíbrio e a estabilidade postural. Isso eleva significativamente o risco de quedas — um dos principais fatores de hospitalização após os 60 anos.
Quando associada à fragilidade óssea, a sarcopenia pode aumentar o risco de fraturas.
Perda de autonomia e dependência
Em estágios mais avançados, pode surgir a necessidade de apoio para atividades básicas do dia a dia. O uso de dispositivos auxiliares, como bengala ou andador, pode tornar-se necessário.
A perda de independência funcional impacta diretamente a qualidade de vida e o bem-estar emocional.
Como prevenir e tratar a sarcopenia após os 60 anos
Embora a sarcopenia esteja associada ao envelhecimento, sua progressão pode ser desacelerada — e, em muitos casos, parcialmente revertida — por meio de intervenções adequadas.
A abordagem costuma envolver três pilares principais.
1️⃣ Exercício resistido estruturado
O treinamento de força é considerado a estratégia mais eficaz para estimular a síntese proteica muscular. Exercícios com sobrecarga progressiva ajudam a preservar as fibras musculares e a melhorar a potência e o equilíbrio.
A prática deve ser orientada e adaptada às condições individuais.
2️⃣ Adequação da ingestão proteica
Após os 60 anos, pode ser necessária maior atenção à ingestão de proteínas distribuídas ao longo do dia. A qualidade da proteína e sua distribuição ao longo das refeições influenciam a resposta muscular.
A recomendação deve considerar avaliação individual, especialmente na presença de doenças crônicas.
3️⃣ Correção de deficiências nutricionais
Deficiências, como a de vitamina D, podem interferir na função muscular. A avaliação laboratorial pode ser indicada para ajustar os níveis quando necessário.
Como a progressão da sarcopenia acelera com a idade
A perda de massa muscular começa gradualmente a partir da vida adulta. Estima-se que, após os 30 anos, ocorra uma redução média de 3% a 5% por década.
No entanto, após os 60 anos, essa perda tende a se acelerar, especialmente quando associada ao sedentarismo, a doenças crônicas ou a períodos de imobilização.
Com o avanço da idade, há redução progressiva das fibras musculares, especialmente das do tipo II, além de diminuição na produção de hormônios anabólicos. Essas alterações impactam diretamente a força, a potência e a velocidade dos movimentos.
Por isso, atividades que antes eram realizadas com facilidade podem passar a exigir mais tempo, mais pausas e maior esforço físico. A perda de força costuma ser lenta, porém contínua, quando não há estímulo adequado.
Quem é mais afetado pela sarcopenia?
A sarcopenia tende a ser mais prevalente em pessoas com maior grau de fragilidade, histórico de internações frequentes, doenças crônicas ou baixo nível de atividade física. Indivíduos com menor reserva funcional apresentam maior risco de perda acelerada de massa e de força muscular.
Estima-se que a condição atinja entre 5% e 13% das pessoas acima de 60 anos, podendo alcançar percentuais significativamente maiores a partir dos 80–85 anos, especialmente em contextos de fragilidade clínica.
À medida que evolui, a sarcopenia compromete a funcionalidade e a capacidade de realizar atividades instrumentais da vida diária, como fazer compras, organizar a casa ou levantar-se com segurança. A intensidade dos sintomas pode variar conforme o estado geral de saúde e o nível de atividade física.
Prevalência estimada e impacto funcional por faixa etária
| Faixa etária | Estimativa de frequência | Impacto funcional mais comum |
|---|---|---|
| Acima de 60 anos | 5% a 13% | Redução de força para subir escadas, manter ritmo de caminhada e levantar-se sem apoio |
| A partir de 85 anos | 11% a 50% | Maior comprometimento do equilíbrio, da resistência física e da capacidade para atividades domésticas prolongadas |
Por que a sarcopenia pode ocorrer mesmo em pessoas ativas?
Embora a prática regular de atividade física seja um dos principais fatores de proteção, a sarcopenia pode ocorrer mesmo em indivíduos fisicamente ativos.
Isso acontece porque o envelhecimento envolve alterações biológicas que vão além do nível de exercício. A redução dos níveis de hormônios anabólicos, a resistência anabólica, as alterações metabólicas e a inflamação crônica de baixo grau podem comprometer a capacidade de manutenção da massa muscular.
Além disso, doenças crônicas, distúrbios do sono e períodos de inatividade temporária (como após cirurgias ou hospitalizações) podem acelerar a perda muscular, mesmo em pessoas previamente ativas.
Esses fatores demonstram que a preservação da massa muscular depende de um conjunto de condições fisiológicas e metabólicas, e não apenas da prática de exercícios.
Por que a perda muscular ocorre com o envelhecimento?
A perda muscular associada ao envelhecimento resulta da combinação de fatores biológicos, metabólicos e comportamentais. Não se trata de um único mecanismo, mas de um processo multifatorial que envolve alterações estruturais no músculo, mudanças hormonais e redução da capacidade de regeneração muscular.
Entre os principais fatores envolvidos estão a diminuição dos níveis de hormônios anabólicos, a resistência anabólica (menor resposta do músculo à ingestão de proteína e ao exercício), o aumento da inflamação crônica de baixo grau e a redução da ativação neuromuscular.
Além disso, o envelhecimento frequentemente está associado à redução da atividade física e à presença de doenças crônicas, que podem acelerar a perda de massa muscular.
Outro aspecto relevante é a alteração na composição corporal. Com o tempo, parte do tecido muscular pode ser substituída por gordura intramuscular, reduzindo a qualidade do músculo mesmo quando o peso corporal parece estável. Por isso, avaliar apenas o peso na balança não é suficiente para identificar perda muscular.
Alterações hormonais
Com o envelhecimento, ocorre uma redução gradual dos níveis de hormônios anabólicos, como testosterona, estrogênio, hormônio do crescimento (GH) e IGF-1. Esses hormônios participam da síntese proteica e da regeneração muscular.
A diminuição desses estímulos reduz a capacidade de manutenção da massa magra, favorecendo a perda progressiva de força e de potência muscular.
Redução do nível de atividade física
O músculo depende de estímulo mecânico para preservar sua estrutura e sua função. A diminuição do nível de atividade física — especialmente do treinamento de força — acelera a perda de fibras musculares e reduz a capacidade funcional.
Períodos de inatividade, como hospitalizações ou repouso prolongado, podem intensificar esse processo.
Alterações metabólicas e resistência anabólica
O envelhecimento está associado a menor eficiência na síntese proteica muscular. Esse fenômeno, conhecido como resistência anabólica, reduz a resposta do músculo tanto ao exercício quanto à ingestão de proteínas.
Com isso, pode ocorrer desequilíbrio entre a síntese e a degradação musculares, favorecendo a perda de massa ao longo do tempo.
Ingestão proteica insuficiente
A ingestão inadequada de proteínas, seja por perda de apetite, alterações do paladar ou dificuldades mastigatórias, pode comprometer a oferta de aminoácidos essenciais à manutenção muscular.
A distribuição adequada da proteína ao longo do dia também influencia a resposta anabólica..
Doenças crônicas associadas
Condições como diabetes, DPOC, insuficiência cardíaca, doença renal crônica, câncer e doenças inflamatórias podem acelerar a perda muscular por meio de mecanismos metabólicos e inflamatórios.
Doenças neurológicas e reumatológicas também podem reduzir a mobilidade e aumentar o risco de declínio funcional.
Obesidade sarcopênica
A obesidade sarcopênica ocorre quando há aumento do tecido adiposo, associado à redução da massa muscular. Nesses casos, o peso corporal pode permanecer estável ou elevado, mascarando a perda muscular.
Por isso, o índice de massa corporal (IMC), isoladamente, não é suficiente para avaliar o risco. A análise de composição corporal torna-se mais adequada quando há suspeita clínica.
Fatores associados ao envelhecimento e sua relação com a sarcopenia
| Fator relacionado ao envelhecimento | O que tende a mudar com a idade | Como se conecta à sarcopenia | Possíveis manifestações funcionais |
|---|---|---|---|
| Hormônios | Redução de testosterona, estrogênio e do eixo do hormônio do crescimento | Menor estímulo para síntese e reparo muscular, favorecendo perda progressiva de massa e potência | Cansaço em tarefas repetidas e menor explosão muscular |
| Atividade física | Diminuição do estímulo de força e resistência por sedentarismo ou rotina restrita | Redução do estímulo mecânico necessário para manutenção muscular | Menor disposição para subir escadas e manter ritmo de caminhada |
| Metabolismo | Alterações metabólicas e menor eficiência na síntese proteica | Desequilíbrio entre construção e degradação muscular | Recuperação mais lenta após esforço e queda do desempenho físico |
| Ingestão proteica | Maior risco de ingestão insuficiente por apetite reduzido ou dieta limitada | Menor oferta de aminoácidos essenciais para manutenção da massa magra | Dificuldade em carregar objetos e realizar tarefas domésticas |
| Doenças crônicas | Maior prevalência de condições metabólicas e inflamatórias | Inflamação sistêmica, menor mobilidade e alterações energéticas aceleram perda muscular | Quedas mais frequentes e redução da velocidade da marcha |
| Composição corporal | Aumento de gordura com redução de massa magra, mesmo com peso estável | Possível obesidade sarcopênica e subestimação do risco pelo IMC | Aparência corporal preservada, porém com piora de força e resistência |
Quais são os sinais de alerta da fraqueza muscular após os 60?
A perda de força relacionada ao envelhecimento tende a se instalar gradualmente. Muitas vezes, é confundida com “cansaço normal da idade”.
Os primeiros sinais costumam envolver redução de força nos membros inferiores, afetando atividades como levantar-se da cadeira, subir escadas ou manter o ritmo habitual da caminhada.
Também pode ocorrer diminuição da estabilidade postural, com sensação de insegurança ao permanecer em pé por períodos mais prolongados.
Outro sinal frequente é a redução da resistência física. Tarefas simples passam a exigir pausas mais frequentes, e a recuperação após esforço torna-se mais lenta.
Quando esses sinais se tornam persistentes, é importante investigar a possível perda de massa e a função muscular.
Alguns sinais podem ser percebidos no cotidiano:
- Dificuldade para levantar-se da cadeira, sair da cama ou subir escadas sem apoio
- Redução da velocidade ao caminhar e necessidade de pausas mais frequentes
- Instabilidade ao virar o corpo, subir calçadas ou caminhar em superfícies irregulares
- Menor capacidade para carregar sacolas, abrir potes ou sustentar objetos por mais tempo
- Sensação de fadiga precoce e diminuição da resistência física
- Redução perceptível do volume muscular em braços e coxas
Com a progressão da perda muscular, as atividades cotidianas podem se tornar mais desafiadoras. Tarefas como fazer compras, arrumar a casa ou carregar objetos leves por períodos prolongados passam a exigir mais esforço.
Em fases mais avançadas, atividades básicas — como vestir-se, tomar banho ou levantar-se sem apoio — podem sofrer impacto, reduzindo a autonomia.
A diminuição da velocidade da marcha e da estabilidade aumenta o risco de quedas, especialmente em mudanças de direção, em pisos irregulares e em degraus. Em casos mais graves, pode haver necessidade de dispositivos auxiliares para locomoção.
Além disso, a redução do suporte muscular pode sobrecarregar as articulações, contribuindo para desconforto e para a perda de confiança ao se movimentar.
| Sinal observado | Como aparece no cotidiano | Possíveis impactos funcionais |
|---|---|---|
| Fraqueza muscular | Necessidade de impulso para levantar-se, apoio das mãos nas pernas ou dificuldade para carregar compras | Maior dependência em tarefas domésticas e sobrecarga em movimentos simples |
| Perda de equilíbrio | Oscilação ao mudar de direção, tropeços frequentes ou insegurança em calçadas | Aumento do risco de quedas, que podem resultar em fraturas e restrição de deslocamentos |
| Marcha mais lenta | Passos curtos, pausas frequentes e menor ritmo em trajetos habituais | Redução da autonomia e limitação da rotina fora de casa |
| Dificuldade para subir escadas | Uso constante de corrimão, subir degrau por degrau ou evitar escadas | Limitação de acesso a ambientes e maior necessidade de apoio |
| Redução de resistência | Cansaço precoce ao cozinhar, limpar a casa ou tomar banho | Menor tolerância a atividades contínuas e queda do desempenho físico |
| Redução do volume muscular | Roupas mais folgadas em braços e coxas, percepção de “afinamento” das pernas | Redução da estabilidade corporal e do suporte às articulações |
Diferença entre sarcopenia e fraqueza muscular comum
A fraqueza muscular pode ocorrer por diversos motivos, como cansaço, infecções, imobilização temporária ou esforço excessivo. Nesses casos, tende a ser transitória e a melhorar com repouso ou recuperação.
Já a sarcopenia após os 60 é uma condição progressiva relacionada ao envelhecimento, caracterizada pela redução sustentada da massa muscular, da força e do desempenho físico.
Enquanto a fraqueza comum pode ser episódica, a sarcopenia compromete gradualmente a autonomia e a capacidade funcional, exigindo avaliação e abordagem estruturada.
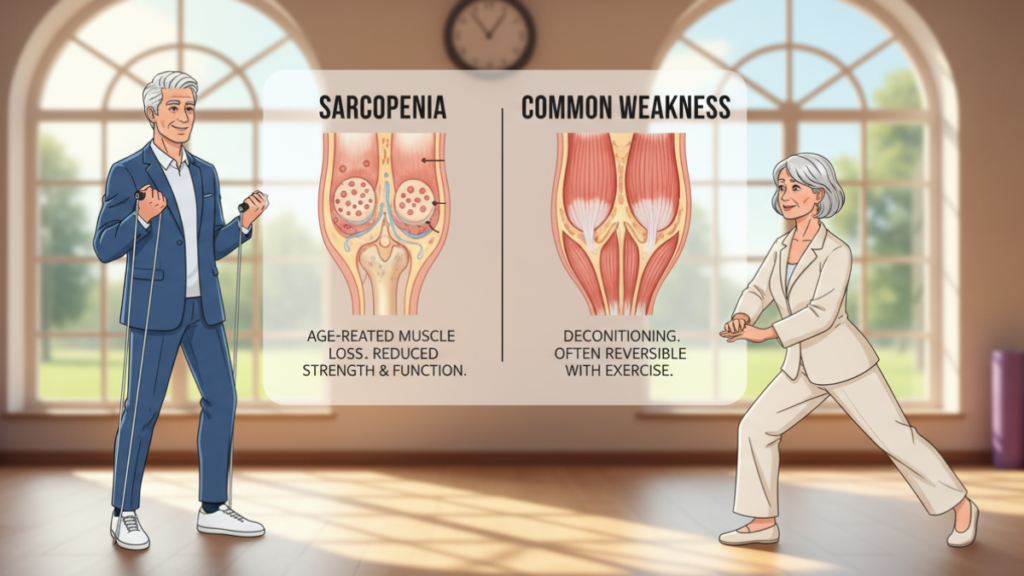
Critérios-chave para diferenciar sarcopenia de fraqueza muscular comum
A distinção entre sarcopenia e fraqueza muscular transitória baseia-se em três componentes principais:
- Redução da força muscular
- Piora do desempenho físico
- Diminuição da massa muscular
A presença combinada desses fatores caracteriza a sarcopenia como uma condição progressiva, associada ao envelhecimento e à perda funcional sustentada.
Já a fraqueza muscular comum costuma ser temporária. Pode estar relacionada ao desuso, à recuperação após esforço, à privação de sono ou a doenças agudas. Nesses casos, a força tende a melhorar com o repouso ou com o tratamento da causa.
A principal diferença está no padrão evolutivo: enquanto a fraqueza ocasional é reversível e episódica, a sarcopenia envolve um declínio estrutural e funcional persistente.
| Aspecto observado | Sarcopenia | Fraqueza muscular comum |
|---|---|---|
| Padrão ao longo do tempo | Tendência à persistência e progressão, com declínio funcional gradual | Oscilatório; costuma melhorar com repouso, recuperação clínica ou retomada da atividade |
| Força | Redução mensurável, com impacto nas atividades cotidianas | Sensação subjetiva de fraqueza ou baixa energia, nem sempre confirmada em avaliação objetiva |
| Desempenho físico | Queda consistente em tarefas como levantar-se, caminhar ou subir escadas | Limitação pontual, geralmente associada a contexto recente (ex.: esforço excessivo ou doença aguda) |
| Massa muscular | Redução detectável em avaliação de composição corporal | Geralmente preservada; pode haver apenas redução temporária por descondicionamento |
Por que a velocidade de marcha e a força de preensão ajudam a diferenciar as condições?
A velocidade de marcha é considerada um dos principais marcadores funcionais do envelhecimento muscular. Ela integra força, equilíbrio, coordenação e capacidade cardiorrespiratória.
Quando há redução persistente do ritmo de caminhada — especialmente abaixo do habitual da pessoa — isso pode indicar comprometimento funcional associado à sarcopenia.
A força de preensão manual também é amplamente utilizada como medida objetiva de força muscular. Avaliada por meio de um dinamômetro, é um teste simples, padronizado e reprodutível.
Valores reduzidos de preensão estão associados à diminuição da força global e podem contribuir para a identificação precoce de sarcopenia.
Esses dois parâmetros ajudam a distinguir perda estrutural progressiva de episódios transitórios de fraqueza.
Quando investigar: sinais persistentes versus cansaço passageiro
A investigação torna-se mais indicada quando há sinais persistentes e progressivos de redução funcional. Entre eles estão a diminuição consistente da velocidade da marcha, a necessidade frequente de pausas durante atividades habituais e a dificuldade recorrente para realizar movimentos que antes eram simples.
Quando esses sinais se mantêm por semanas ou meses, especialmente com impacto nas rotinas diárias, pode haver indicação de avaliação da força e da massa muscular.
Já o cansaço passageiro costuma estar associado a fatores temporários, como esforço excessivo, infecções leves ou noites mal dormidas. Nesses casos, o desempenho tende a oscilar e melhorar após descanso ou recuperação clínica.
A principal diferença está na evolução: a sarcopenia envolve declínio sustentado, enquanto o cansaço transitório apresenta melhora espontânea.
Diagnóstico de sarcopenia: como confirmar e quais testes podem ser utilizados
O diagnóstico da sarcopenia combina sinais clínicos com medidas objetivas de força, desempenho físico e massa muscular.
A avaliação envolve entrevista clínica, testes funcionais padronizados e, quando indicado, exames para análise de composição corporal.
Avaliação clínica
A investigação pode ser conduzida por um clínico geral ou por um geriatra. São considerados fatores como idade, histórico de saúde, uso de medicamentos e sintomas relacionados à redução da força e da resistência.
No exame físico, avaliam-se a força muscular, a mobilidade e a capacidade de executar movimentos funcionais simples. Essa etapa inicial orienta quanto à necessidade de testes complementares.
Questionário SARC-F
O SARC-F é um instrumento simples de triagem utilizado para identificar risco de sarcopenia. Ele avalia cinco componentes:
- Força
- Assistência para caminhar
- Levantar da cadeira
- Subir escadas
- Quedas
Cada item recebe uma pontuação, e valores mais altos indicam maior probabilidade de comprometimento muscular.
Embora não confirme o diagnóstico isoladamente, o SARC-F ajuda a selecionar pessoas que devem ser submetidas a avaliação mais detalhada.
Testes funcionais
Os testes funcionais avaliam força, mobilidade e desempenho físico de forma padronizada.
A força de preensão manual é medida com um dinamômetro, que mede a força aplicada ao apertar o dispositivo. Trata-se de um método simples, reprodutível e amplamente utilizado como marcador de força global.
O teste de sentar-levantar em 30 segundos avalia a resistência e a potência dos membros inferiores. O número de repetições realizadas sem apoio das mãos fornece indicativos de desempenho muscular.
A velocidade de marcha é mensurada pelo tempo necessário para percorrer 4 metros a passo habitual. Reduções persistentes nesse parâmetro estão associadas a um maior risco funcional.
O teste Timed Up and Go (TUG) mede o tempo necessário para levantar-se de uma cadeira, caminhar 3 metros, retornar e sentar-se novamente. Ele integra mobilidade, equilíbrio e coordenação.
Também podem ser realizados testes de equilíbrio estático, em que a pessoa mantém diferentes posições por até 10 segundos. Alterações nesses testes indicam maior vulnerabilidade a quedas.
Essas medidas contribuem para a confirmação diagnóstica e para a avaliação do impacto funcional da perda muscular.
Exames para avaliação da massa muscular
Para confirmar e graduar a sarcopenia, podem ser utilizados exames que estimam a quantidade e, em alguns casos, a qualidade da massa muscular.
Entre os métodos mais empregados estão:
- Densitometria por dupla energia (DXA), que permite estimar massa magra apendicular e é considerada referência em muitos protocolos clínicos.
- Bioimpedância elétrica, método mais acessível, que estima composição corporal por meio da resistência do corpo à passagem de corrente elétrica de baixa intensidade.
Em situações específicas, exames como tomografia computadorizada ou ressonância magnética podem fornecer avaliação detalhada da composição muscular, incluindo infiltração de gordura. Contudo, não são rotineiramente utilizados apenas para investigação de sarcopenia.
A escolha do método depende do contexto clínico, da disponibilidade e do impacto que o resultado terá na condução do caso.
| Abordagem | O que avalia | Como é realizada | Quando costuma ser utilizada |
|---|---|---|---|
| SARC-F | Risco funcional associado à perda muscular | Questionário com 5 itens (força, assistência para caminhar, levantar da cadeira, subir escadas e quedas), com pontuação de 0 a 2 por item | Etapa inicial de rastreio, para identificar necessidade de avaliação complementar |
| Preensão manual | Força muscular global, com foco em membros superiores | Medição com dinamômetro, registrando o maior valor obtido | Na investigação objetiva de redução de força |
| Velocidade de marcha e TUG | Desempenho físico, mobilidade e risco de quedas | Percurso de 4 metros no passo habitual; no TUG, levantar-se, caminhar 3 metros, retornar e sentar | Quando há queixas de lentidão, instabilidade ou histórico de quedas |
| DXA e bioimpedância | Estimativa de massa muscular | DXA por raio X de baixa dose; bioimpedância por corrente elétrica de baixa intensidade | Para confirmar redução de massa magra e acompanhar evolução |
| Tomografia e ressonância | Quantidade e qualidade muscular, incluindo infiltração gordurosa | Exames de imagem seccional com alta definição | Em situações específicas que exigem maior detalhamento |
Como prevenir a sarcopenia: alimentação, atividade física e estilo de vida
A prevenção da sarcopenia baseia-se em três pilares fundamentais: movimento regular, alimentação equilibrada e cuidados contínuos com a saúde. Quando combinados, esses fatores ajudam a preservar a massa muscular, a manter a força e a reduzir o impacto do envelhecimento no corpo.
Não basta aumentar a ingestão de alimentos. É essencial priorizar a qualidade nutricional, manter a regularidade nas refeições e adotar hábitos que favoreçam o metabolismo muscular.

Treino de força e resistência
Exercícios de força, como musculação, pilates e adaptações funcionais, são fundamentais para estimular a síntese proteica muscular e preservar a massa magra.
Além de fortalecer o sistema neuromuscular, essas atividades melhoram a coordenação, o equilíbrio e a estabilidade articular. Também favorecem o uso mais eficiente das proteínas ingeridas e contribuem para a regulação hormonal.
Sempre que possível, o plano de treino deve ser ajustado por um fisioterapeuta ou um educador físico, considerando as limitações individuais.
Atividade aeróbica
Caminhadas regulares são importantes para melhorar a circulação e a capacidade funcional. Em alguns casos, corridas leves ou bicicleta ergométrica podem ser incluídas, desde que haja adaptação progressiva.
O exercício aeróbico melhora a resistência física e a eficiência da marcha, complementando o treino de força e ajudando a manter autonomia no dia a dia.
Proteína na rotina
Para adultos acima dos 50 anos, muitos especialistas sugerem a ingestão de 1,0 a 1,2 g/kg/dia de proteína, podendo variar conforme orientação profissional.
Para um adulto de 70 kg, isso pode representar entre 70 e 84 g por dia, distribuídos ao longo das refeições.
Fontes recomendadas incluem:
- Carnes magras
- Ovos
- Leite e derivados
- Soja
- Lentilha
- Quinoa
A distribuição equilibrada ao longo do dia favorece um melhor aproveitamento muscular.
| Momento do dia | Meta aproximada de proteína | Exemplos de fontes | Benefício principal |
|---|---|---|---|
| Manhã | ~25 g | Ovos; leite; e soja | Reduz jejum prolongado e ativa síntese proteica |
| Almoço | ~25–30 g | Carnes magras; lentilha; quinoa | Sustenta aporte proteico e saciedade |
| Noite | ~20–25 g | Leite; ovos; leguminosas | Auxilia na recuperação muscular |
Hidratação e hábitos de vida
A hidratação adequada é um fator frequentemente subestimado na prevenção da perda muscular. Embora a recomendação popular seja consumir cerca de 2 litros de água por dia, a necessidade pode variar conforme o peso corporal, o clima e o nível de atividade física.
Com o envelhecimento, a sensação de sede tende a diminuir, o que aumenta o risco de desidratação. A ingestão adequada de líquidos contribui para:
- Regulação da temperatura corporal
- Manutenção da circulação
- Melhor desempenho físico
- Preservação da função muscular
Além disso, hábitos como o tabagismo e o consumo excessivo de álcool prejudicam a saúde muscular. O fumo pode prejudicar a circulação e reduzir o apetite, comprometendo a ingestão adequada de nutrientes. Já o álcool, em excesso, pode causar desidratação, interferir na absorção de proteínas e afetar órgãos essenciais ao metabolismo.
Acompanhamento de saúde
Consultas regulares são fundamentais para monitorar fatores que podem acelerar o declínio muscular.
Durante o acompanhamento clínico, costuma-se avaliar:
- Peso corporal
- Força muscular
- Velocidade de marcha
- Capacidade funcional (como levantar-se da cadeira)
Também é importante revisar medicamentos, especialmente quando há mudanças na alimentação ou no nível de atividade física. Alguns fármacos podem afetar o apetite, o equilíbrio ou a disposição para exercícios.
Doenças crônicas, como diabetes e insuficiência cardíaca, podem comprometer a massa muscular, exigindo controle rigoroso da glicemia, da pressão arterial e da função cardiovascular.
Cuidados quando já existe perda muscular
Quando o declínio muscular já está instalado, é possível estabilizar o quadro e melhorar a funcionalidade por meio de uma abordagem multidisciplinar.
O tratamento geralmente envolve:
- Treino de força supervisionado
- Fisioterapia funcional
- Exercícios com faixas elásticas
- Musculação adaptada
- Pilates clínico
O objetivo não é apenas aumentar a força, mas também preservar a autonomia para atividades diárias, como subir escadas e levantar da cadeira.
Ajustes no ambiente doméstico
Pequenas mudanças na casa reduzem significativamente o risco de quedas:
- Melhorar a iluminação
- Retirar tapetes soltos
- Organizar móveis
- Utilizar calçados adequados
- Instalar barras de apoio quando necessário
Nutrição no tratamento
A alimentação continua sendo peça-chave.
Pessoas idosas podem necessitar de ingestão proteica entre 1,0 e 1,2 g/kg/dia, podendo ser maior em casos de fragilidade, sob orientação profissional.
Em situações específicas, pode ser necessário aumentar a densidade calórica da dieta para evitar perda adicional de peso.
| Frente de cuidado | O que é avaliado | Conexão com a rotina |
|---|---|---|
| Exercício e fisioterapia | Força, equilíbrio, velocidade de marcha | Progressão de cargas e treino de estabilidade |
| Nutrição | Proteína diária, peso, apetite | Distribuição de proteína ao longo do dia |
| Revisão de medicamentos | Sonolência, apetite, risco de quedas | Ajustes médicos quando necessário |
| Casa e segurança | Iluminação, barreiras físicas | Organização para reduzir tropeços |
Medicamentos, hormônios e suplementação
Em alguns casos, pode surgir a discussão sobre terapias hormonais, como reposição de testosterona. Essas abordagens devem ser avaliadas individualmente e indicadas exclusivamente por médico, após análise clínica e laboratorial criteriosa.
Até o momento, as terapias hormonais não substituem os pilares fundamentais do cuidado: exercício físico resistido, alimentação adequada e acompanhamento de saúde.
Pesquisas envolvendo substâncias relacionadas ao metabolismo e ao sistema endócrino continuam em desenvolvimento, mas nenhuma intervenção farmacológica isolada demonstrou eficácia superior à de estratégias baseadas no estilo de vida.
Suplementos como apoio
Quando indicados por profissional de saúde, suplementos nutricionais podem auxiliar na adequação proteica ou calórica.
Entre as opções mais conhecidas estão fórmulas industrializadas utilizadas em nutrição clínica, como produtos da Nestlé e da Abbott Laboratories, além de compostos específicos como:
- HMB (beta-hidroxi-beta-metilbutirato)
- Creatina
- Proteína isolada
A escolha deve considerar:
- Tolerância digestiva
- Necessidades nutricionais individuais
- Condições clínicas associadas
- Objetivos funcionais
Suplementos não substituem refeições equilibradas, mas podem ser utilizados como estratégia complementar em casos selecionados.
O cuidado com a sarcopenia exige consistência, monitoramento e ajustes progressivos — especialmente na terceira idade.
Conclusão
A perda de massa muscular faz parte do processo natural de envelhecimento, podendo iniciar na vida adulta e intensificar-se após os 60 anos. Esse declínio impacta diretamente a força, a velocidade da marcha, o equilíbrio e o risco de quedas.
A sarcopenia é caracterizada pela redução da massa muscular associada à diminuição da força e do desempenho físico. Dificuldade para subir escadas, levantar da cadeira ou caminhar em ritmo habitual pode ser um sinal de alerta. Quedas repetidas também merecem atenção.
A boa notícia é que a prevenção é possível.
Exercícios de força, atividade aeróbica regular, ingestão adequada de proteínas, hidratação, controle de doenças crônicas e revisão de medicamentos compõem a base do cuidado.
Ferramentas simples, como o questionário SARC-F, ajudam a identificar risco funcional. Testes físicos e avaliação clínica permitem definir metas realistas e personalizadas.
Envelhecer com autonomia não depende apenas da idade, mas também das escolhas diárias. Informação confiável, acompanhamento profissional e constância nas estratégias fazem uma diferença significativa na preservação da independência e da qualidade de vida.
A sarcopenia após os 60 anos pode ser controlada por meio de diagnóstico precoce, exercícios adequados e acompanhamento profissional.
Aviso importante:
As informações apresentadas neste artigo têm caráter informativo e educativo. Elas não substituem orientação médica ou acompanhamento por profissionais de saúde. Em caso de dúvidas ou de condições específicas, procure sempre um profissional qualificado.
FAQ – Perguntas Frequentes sobre Sarcopenia
O que é sarcopenia?
Sarcopenia é a perda progressiva de massa muscular, força e desempenho físico associada ao envelhecimento. Ela pode causar marcha mais lenta, dificuldade para subir escadas e maior risco de quedas.
O que causa a sarcopenia após os 60?
A sarcopenia após os 60 ocorre principalmente devido ao envelhecimento natural, à redução hormonal, à menor prática de exercícios e à ingestão inadequada de proteínas.
Quais são os sinais de alerta?
Marcha lenta, dificuldade para levantar-se da cadeira, quedas frequentes e perda de força nas mãos são sinais comuns que merecem avaliação.
A partir de que idade a perda muscular se acelera?
A redução muscular pode começar na vida adulta, mas tende a se intensificar após os 60 anos.
Como é feito o diagnóstico?
O diagnóstico envolve avaliação clínica, testes de força (como a preensão manual), avaliação da velocidade de marcha e, quando necessário, exames de composição corporal.
É possível prevenir a sarcopenia?
Sim. A prevenção envolve treino de força regular, ingestão adequada de proteínas (geralmente entre 1,0 e 1,2 g/kg/dia) e controle de doenças crônicas.
A caminhada é suficiente para evitar sarcopenia?
A caminhada ajuda na resistência e na circulação, mas o treino de força é essencial para manter a massa muscular.
Quando já há perda muscular, há tratamento?
Não há cura definitiva, mas é possível estabilizar e melhorar a função com exercícios supervisionados, alimentação adequada e acompanhamento médico.




